עדויות חדשות קוראות לזהירות עם אנטיביוטיקה TMP-SMX בהריון מוקדם, ומדגישים אפשרויות בטוחות יותר לטיפול בזיהומים בדרכי השתן.
מחקר: שימוש אנטיביוטי משליש ראשון לזיהום בדרכי השתן וסיכון למומים מולדים. קרדיט תמונה: Henadzipechan / Shutterstock
במחקר שפורסם לאחרונה בפורסם רשת JAMA פתוחההחוקרים העריכו את הסיכון למומים מולדים בעקבות טיפול אנטיביוטי בזיהום בדרכי השתן (UTI) במהלך השליש הראשון להריון.
UTIs, כמו דלקת שלפוחית השתן חריפה ובחיידקים אסימפטומטיים (ASB), שכיחים בהריון וקשורים לתוצאות שליליות, כולל משקל לידה נמוך, לידה מוקדמת, אלח דם אימהי ופיאלונפריטיס. סינון ASB שגרתי מומלץ בביקור הראשוני לפני הלידה, מה שמוביל לרוב לטיפול אנטיביוטי בשליש הראשון.
עם זאת, מחקרים עוררו חששות לגבי סיכונים גבוהים יותר של מומים מולדים הקשורים לשני אנטיביוטיקה המשמשים לטיפול ב- UTI: טרימתופרים-סולפטוקסאזול (TMP-SMX) וניטרופורנטוין, אם כי מחקרים אלה בעלי מגבלות מתודולוגיות משמעותיות. לפיכך, ראיות על בטיחות האנטיביוטיקה בהריון נחוצות כדי להנחות את התרגול הקליני.
על המחקר
במחקר הנוכחי, החוקרים בדקו האם TMP-SMX, פלואורוקינולונים וניטרופורנטואין היו קשורים למומים מולדים בהשוואה לאנטיביוטיקה אחרת המשמשת לטיפול ב- UTI בארצות הברית (ארה"ב). ראשית, אנשים בהריון בגילאי 15-49 קיבלו אנטיביוטיקה עבור UTI בשליש הראשון שלהם ותינוקותיהם ילידי החיים זוהו מאוכלוסייה מבוטחת מסחרית בין 2006 ל 2022.
אנשים שקיבלו יותר מאנטיביוטיקה אחת הקשורה ל- UTI, אלה עם פגיעה בעמוד השדרה, דיכוי חיסוני, חריגות כרומוזומליות ונשים בהריון שנחשפו לתרופות טרטוגניות בשליש הראשון לא נכללו. תביעות בית מרקחת חוץ-חוץ שימשו לזיהוי אנטיביוטיקה המפוזרת לטיפול ב- UTI, שכלל TMP-SMX, ניטרופורנטואין, β-lactams ופלואורוקינולונים (Ofloxacin, Ciprofloxacin ו- Levofloxacicin).
β-lactams שימשו כהפניה, מכיוון שסוכנים אלה נחשבים לבטוחים בהריון. תוצאות המחקר היו מומים מולדים שזוהו באמצעות אלגוריתמים מבוססי תביעות מאומתים המותאמים מ- Kharbanda et al. מודלים של רגרסיה ביומן-בינומית העריכו את הקשר בין אנטיביוטיקה לסיכון מום. מפגשים פוטנציאליים כללו מאפיינים דמוגרפיים, תרופות נלוות, קומורבידיות ומדדי ניצול בריאות.
יתר על כן, בוצעו ניתוחי רגישות רבים כדי להעריך את איתנות הממצאים. אלה כללו הגבלת קבוצת ההתייחסות לקפלקסין או אמוקסיצילין, תוך שימוש בהגדרת תוצאה אלטרנטיבית והגבלת הקוהורט ל- UTI סימפטומטי. הצוות בדק גם את השפעות התזמון ההיריון על ידי צמצום חלונות החשיפה לתקופות אורגנוגנזה קריטיות (למשל, 4-9 שבועות למומים לבבי). לבסוף, הצוות בדק אסוציאציות בין אנטיביוטיקה לבין הסיכון למומים לבביים וכל מומים בקבוצה גדולה יותר של אנשים בהריון המקבלים אנטיביוטיקה הקשורה ל- UTI לכל אינדיקציה.
ממצאים
המחקר כלל 71,604 הריונות, כאשר 59.2% נחשפו לניטרופורנטואין, 30.8% נחשפו ל- β-lactams, 5.1% נחשפו לפלואורוקינולונים ו -4.9% שנחשפו ל- TMP-SMX לטיפול ב- UTI בשליש הראשון שלהם. גיל ההיריון החציוני בחשיפה לאנטיביוטיקה נבדל באופן משמעותי: TMP-SMX ופלואורוקינולונים נקבעו קודם לכן (26 ו -18 יום לאחר LMP, בהתאמה) מאשר ß-lactams או ניטרופורנטואין (63 ו 62 יום). בסך הכל זוהו 1,518 תינוקות עם מומים מולדים. הסיכון המוחלט והלא מותאם למום מולד כלשהו היה 19.8, 21.2, 23.5 ו- 26.9 לאלף תינוקות עבור β-lactams, ניטרופורנטוין, פלואורוקינולונים ו- TMP-SMX, בהתאמה. ההערכות היו דומות למומים לבביים.
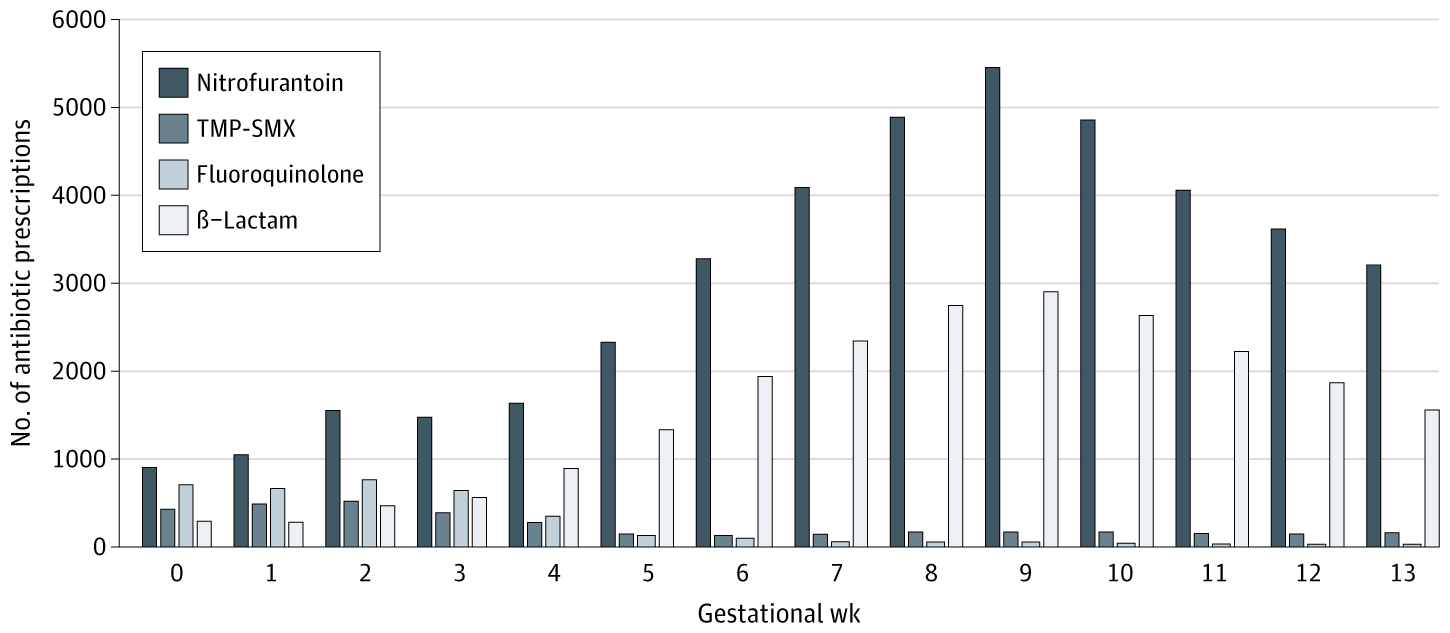 גיל ההיריון החציוני (IQR) במדד עבור UTI סימפטומטי היה 6 (3-9) שבועות לעומת 9 (7-11) שבועות עבור חיידקים אסימפטומטיים. TMP-SMX מציין Trimethoprim-Sulfamethoxazole.
גיל ההיריון החציוני (IQR) במדד עבור UTI סימפטומטי היה 6 (3-9) שבועות לעומת 9 (7-11) שבועות עבור חיידקים אסימפטומטיים. TMP-SMX מציין Trimethoprim-Sulfamethoxazole.
תינוקות שנחשפו ל- TMP-SMX היו בעלי סיכון מוגבר לכל מום בהשוואה לאלו שנחשפו ל- β-lactams (RR 1.35 מותאם; 95% CI 1.04-1.75). החוקרים העריכו כי מום אחד נוסף יתרחש עבור כל 145 הריונות שנחשפו ל- TMP-SMX. סיכון המום היה דומה לתינוקות שנחשפו לפלואורוקינולונים או ניטרופורנטואין בהשוואה לאלו שנחשפו ל- β-lactams.
בניתוחי מום ספציפיים לאיברים, היה סיכון דומה למומים לבביים להריונות β-lactam- ו- TMP-SMX, אך TMP-SMX היה קשור לעלייה בסיכון יחסי למלונות אורופ-פנים/נשימה (RR 2.89; 95% CI 1.31-6.41), לדיאקטים אחרים (RR RED (RRE 2.89; 95% 2. פגמים (RR 1.52), ושפה/חיך שסע (RR 3.23). עם זאת, אומדני הפרשי הסיכון עבור מומים ספציפיים אלה כללו את ערך האפס, מה שמצביע על אי וודאות בסיכון מוחלט.
בניתוח רגישות:
- הגדרות תוצאה אלטרנטיביות וקבוצות התייחסות הניבו תוצאות עקביות.
- הגבלה ל- UTIs סימפטומטי (למעט ASB) לא שינתה את אומדני ההשפעה באופן משמעותי.
- ניתוחים המגיעים לתזמון ההיריון הראו כי סיכון TMP-SMX נמשך אך הפך להיות פחות מדויק כאשר צמצם לחלונות האורגנוגנזה.
לבסוף, הקבוצה הגדולה יותר כללה 256,686 אנשים בהריון שקיבלו אנטיביוטיקה UTI לכל אינדיקציה. ניתוח אלטרנטיבי זה תוכנן באופן ספציפי כדי להתייחס לבלבול פוטנציאלי לפי אינדיקציה. בקבוצה זו, הסיכון למום כלשהו היה גבוה יותר בקרב הריונות שנחשפו ל- TMP-SMX במיוחד עבור UTI מאשר לאינדיקציות אחרות. הסיכון לא השתנה על ידי אינדיקציה לאנטיביוטיקה אחרת. יתר על כן, הסיכון למומים לבביים או מומים כלשהם היה דומה לתינוקות שנחשפו לפלואורוקינולונים, TMP-SMX או ניטרופורנטואין בהשוואה לאלה שנחשפו ל- ß-lactams. עם זאת, ניתוחים לפלואורוקינולונים הוגבלו על ידי גדלי מדגם קטנים יותר (n = 3,663), וכתוצאה מכך מרווחי ביטחון רחבים יותר והערכות פחות מדויקות.
מסקנות
יחד, חשיפת TMP-SMX לטיפול ב- UTI בשליש הראשון הייתה קשורה לסיכון גבוה יותר לכל מום מולד. זה היה קשור גם לסיכון יחסי מוגבר (אם כי סיכון מוחלט לא בטוח) עבור לב קשה, שפה שסועה, חיך שסע ומומים לבביים אחרים בהשוואה ל- ß-lactams.
ראוי לציין כי הסיכון למום לא היה גבוה יותר עם ניטרופורנטואין בהשוואה ל- ß-lactams. הממצאים היו עקביים על פני ניתוחי רגישות, אם כי יש לפרש את השוואות הפלואורוקינולון בזהירות בגלל כוח סטטיסטי מוגבל.
המגבלות של המחקר כוללות את התכנון הלא אקראי שלו, העשוי להטיל את התוצאות לניתוח שיורי, סיווג שגוי של תוצאה, סיווג חשיפה, הטיה לבחירה כתוצאה מהגבלה ללידות חיות ואי-יכולת התוצאות לאוכלוסיות לא מבוטחות או מבוטחות רפואיות.
בסך הכל, התוצאות תומכות בהמלצות הנוכחיות לזהירות בשימוש ב- TMP-SMX בשליש הראשון אך אינן תומכות בהגבלת השימוש ב- Nitrofurantoin.